De vague en vague, la pandémie va-t-elle s’éterniser ? C’est ce que font craindre les variants, apparus un peu partout sur la planète, et qui circulent toujours. Ils peuvent se montrer plus virulents, ou plus contagieux, ou moins sensibles aux vaccins.
Anglais, indien, brésilien, puis bêta, delta, epsilon : les variants sont devenus les chefs d’orchestre de la pandémie de Covid-19 qui secoue la planète depuis le début de l’année 2020. Si nous avons été surpris de l’importance qu’ils ont prise ces derniers mois, les spécialistes des épidémies, eux, avaient prévenu de leur entrée en scène. « Tous les virus mutent, et finissent par donner des variants », confirme Sandrine Sarrazin, chercheuse Inserm au Centre d’immunologie de Marseille-Luminy.
Copie virale
Et c’est encore plus vrai pour les virus à ARN, la catégorie à laquelle appartient le Sars-Cov-2. Quand ils se multiplient, à l’intérieur de la cellule infectée, les virus font une copie de leur matériel génétique. Pour le Sars-Cov-2 (tout comme le VIH, responsable du Sida, ou le virus de la grippe), ce matériel génétique est de l’ARN. Mais les copies ne sont jamais exactes. Des erreurs s’y glissent : un nucléotide (l’élément de base de la longue molécule d’ARN) est oublié, remplacé par un autre, ou ajouté.
Ces mutations ponctuelles peuvent n’avoir aucune conséquence sur les particules virales issues de la multiplication. Elles peuvent aussi les empêcher de fonctionner normalement. Ou encore, leur fournir un avantage : mieux s’accrocher aux cellules à infecter, se fixer sur d’autres types de cellules (du système respiratoire, des intestins, du cerveau…), faciliter leur entrée dans la cellule, ou leur donner la capacité d’échapper à notre système immunitaire… Si la mutation (ou, plus souvent, l’ensemble des mutations) leur est vraiment profitable, alors ces particules virales et leurs descendantes deviendront très nombreuses et donneront naissance à un variant bien établi dans la population.
Alphabet grec

Dès le début de la pandémie, les virologues avaient constaté que le virus du Sars-Cov-2 était relativement stable. Il mute beaucoup moins que ses congénères du VIH ou de la grippe. Mais il mute quand même. Et des variants ont donc fini par apparaître. Le premier d’entre eux est le variant dit anglais (souche B.1.1.7) signalé fin 2020 au Royaume-Uni. Et depuis, le ballet des variants a commencé.
En juin 2021, afin d’y mettre bon ordre et d’éviter les stigmatisations dues à ces appellations nationales, l’OMS décide d’une nouvelle nomenclature. Elle baptise d’une lettre de l’alphabet grec les variants d’intérêt (à surveiller car ils se répandent) et les variants préoccupants (parce qu’ils se montrent plus virulents, plus résistants aux tests diagnostics, aux traitements ou aux vaccins). La souche britannique devient le variant « alpha ». La souche d’Afrique du Sud (B.1.351) est baptisée « bêta », celle du Brésil (P1) « gamma » ; celles identifiées en Inde (B.1.617.1 et B.1.617.2) respectivement « kappa » et « delta ». L’américaine hérite du « epsilon », etc.
Fameuse protéine spike
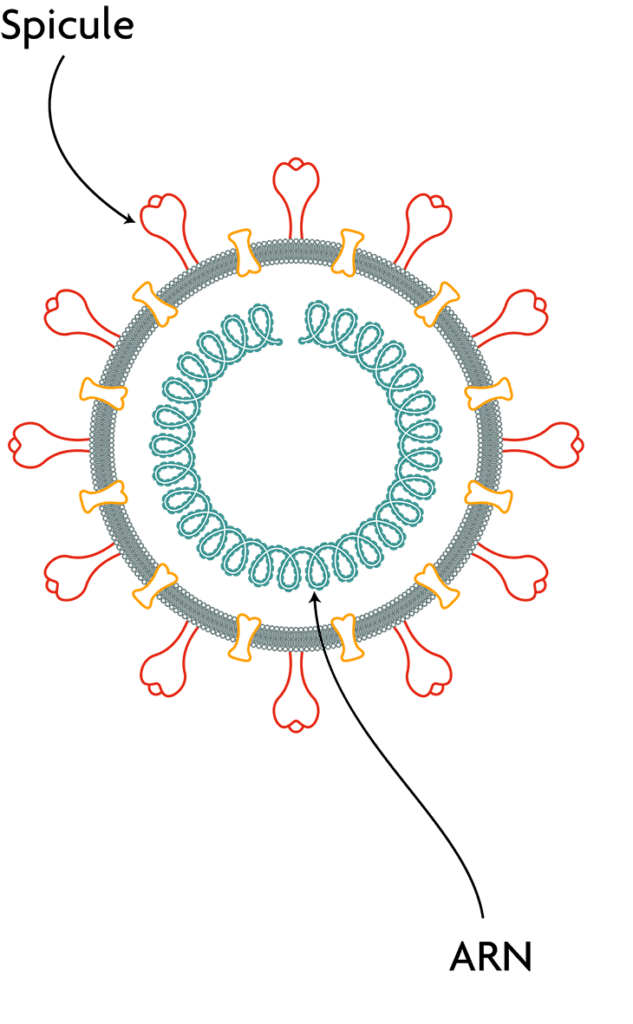
Curieusement, les mutations de ces variants concernent une seule caractéristique du virus : la fameuse « protéine spike », ou spicule. Cette protéine constitue le relief qui hérisse la surface des particules virales et lui donnent cette silhouette si reconnaissable. Elle joue un rôle essentiel dans l’infection puisque, comme une clé s’enfonçant dans une serrure, elle permet à la particule virale de s’accrocher aux cellules qu’elle va infecter et de pénétrer à l’intérieur. Le fait que les mutations ne concernent que cette partie est plutôt encourageant, selon Sandrine Sarrazin : « Statistiquement, les mutations se produisent partout dans le génome du virus. Si les variants n’ont des mutations que dans une zone précise, c’est que les autres mutations qui se sont forcément produites ailleurs ne donnent pas d’avantage à la souche virale. »
Par définition, les variants infectent plus facilement, et plus rapidement, les individus. Mais cette protéine spike est également celle qui sert au système immunitaire pour reconnaître le virus, et l’éliminer. Si elle change, le système de défense, qui s’est entraîné à éliminer les versions primitives du virus (soit parce qu’on a été malade, soit parce qu’on a été vacciné), ne l’identifiera pas aussi bien. Et c’est ce que l’on remarque : les variants réussissent parfois à réinfecter des personnes qui ont été malades ou vaccinées. C’est notamment le cas des variants bêta et gamma. D’autres pourraient s’avérer plus virulents (provoquer des formes plus graves et donc causer plus de morts). C’est au moins le cas du variant alpha.
Bonne nouvelle
Dans de nombreux pays, à cause de ces variants, les infections sont reparties à la hausse. Mais donnent-ils la même maladie, les mêmes symptômes ? Pas tout à fait. Le variant delta provoque moins de toux, moins de perte d’odorat, quand la fièvre et les migraines sont toujours là. « Mais peut-être est-ce simplement dû au fait que les populations qui tombent malades désormais sont plus jeunes, car les plus âgés sont vaccinés », tempère Sandrine Sarrazin. Le virus se propage donc désormais chez les populations non vaccinées. Soit qu’elles n’ont pas souhaité se vacciner, soit qu’elles n’ont pas été considérées comme prioritaires du fait de leur âge. Les plus jeunes deviennent les moteurs de la pandémie.

Celle-ci flambe également dans les pays où la population est plus jeune (notamment en Afrique) et ceux qui n’ont pas organisé de vaccination massive. Des modélisations, notamment effectuées par l’Institut Pasteur, prévoient ainsi une circulation exponentielle des variants chez ces populations non vaccinées, avec un prochain pic épidémique d’hospitalisations à la fin des grandes vacances ou à l’automne.
Mais, bonne nouvelle, si les mutations restent cantonnées à la même portion du génome, sa capacité à évoluer devrait finalement atteindre une limite. En attendant, les fabricants de vaccins planchent sur des versions adaptées à ces nouveaux variants.
Une réponse immunitaire variable
Combien de temps vais-je être immunisé ? Vacciné, suis-je protégé contre les variants ? Globalement, les vaccins actuels montrent une efficacité réelle, même si elle est légèrement moins bonne, contre les variants. Et cette protection semble tenir au moins 1 an. Mais cette réponse ne dit pas grand-chose de la manière dont un individu va réagir lorsqu’il sera au contact d’un variant. La réponse du système immunitaire de chacun dépend de nombreuses variables : son terrain génétique, son histoire infectieuse, son âge, sa forme du moment… « On sait que plus on est âgé, moins le système immunitaire est performant », pointe Sandrine Sarrazin. Des études ont aussi souligné l’existence de vulnérabilités au Covid-19 d’origines génétiques. Et la forme, l’alimentation, le sommeil, l’état mental peuvent également jouer sur sa réponse immunitaire.